Первая доврачебная помощь при травмах и заболеваниях в горах
Материал нашел и подготовил к публикации Григорий Лучанский
Источник: Составители: Захаров Павел Павлович, Степенко Татьяна Владимировна. Школа альпинизма. Начальная подготовка. Издательство «Физкультура и спорт». Москва, 1989 г.
Первая доврачебная помощь при травмах и заболеваниях
В горах вне базового лагеря встреча больного с медиком отодвигается на многие часы, и любая ошибка, допущенная при оказании помощи, может резко, порой необратимо, ухудшить его состояние. Поэтому основная заповедь Гиппократа «Не вреди!» имеет в этих условиях особую значимость.
Чтобы действительно помочь больному, одного умения оказывать помощь недостаточно. Не менее важно знать, к кому и когда применить те или иные приемы. Прежде всего надо тщательно обследовать больного, чтобы верно оценить причину и особенность его болезненного состояния.
Рассмотрим проблемы оказания первой помощи при травмах и заболеваниях, с которыми альпинист может встретиться, находясь высоко в горах.
1. Обследование больного
Подавляющее большинство заболеваний в горах имеет несколько общих признаков. Зная их, можно при быстром осмотре принять относительно правильное решение, не меняя планов группы: либо отсрочить выход, чтобы тщательнее обследовать человека, либо немедленно эвакуировать его вниз своими силами или силами спасотряда, имеющего в своем составе врача.
Признаки эти следующие:
– дискомфортное состояние больного, определяемое по его рассказам и поведению;
– бледность или синюшность кожи;
– пот, чаще холодный;
– ощущение нехватки воздуха при дыхании, которое может сопровождаться учащением дыхательных движений;
– учащенное сердцебиение;
– повышенная температура, если заболевание вызвано микроорганизмами или перегреванием больного (есть и другие причины).
Обследование больного начинают с расспроса о постигшей его болезни (разумеется, это не касается обстоятельств, когда у больного налицо повреждение, требующее неотложной помощи, например разрыв артерии с сильным кровотечением). Чтобы расспрос с большей точностью установил вид заболевания, вначале надо выяснить у больного, на что он жалуется в данный момент, затем – когда появились первые признаки заболевания. Следующий вопрос – как развивалось заболевание за это время – позволит уточнить круг заболеваний, которые предполагаются у больного.
Вопрос, были ли прежде подобные жалобы, поможет в дальнейшем уточнении заболевания. Например, участник похода в жаркий день потерял сознание и у него наблюдались судороги. Как выяснилось, подобное состояние у него бывало и дома. В связи с этим обоснованно предположить, что у больного был приступ эпилепсии, и принять единственно правильное решение – возвращаться в лагерь, обеспечивая больному надежную страховку даже на горной тропе, и по радиосвязи сообщить врачу о случившемся.
Выяснив, какое лечение и с каким результатом применялось больным при подобных жалобах прежде, легче решить, как эффективнее оказать ему помощь.
В зависимости от тяжести состояния больного, очевидности заболевания или травмы перечень вопросов и их детализация могут быть различными. Но в случае сомнения другие наводящие или поясняющие вопросы должны помочь разобраться в ситуации.
Например, может случиться, что жалоба больного на нерезко выраженные тошноту, рвоту, понос позволит предположить нетяжелое пищевое отравление. Однако при более тщательном расспросе больной сообщит об осиплости голоса и сухости во рту, ощущениях как бы комка в горле, поперхивании и болезненности при глотании, а в ответ на наводящие вопросы скажет, что у него одновременно со слабостью появились царапающие боли за грудиной и ухудшилось зрение – предметы он видит туманными и раздвоенными. В этом случае можно предположить у больного ботулизм и принять самые срочные меры для его транспортировки в больницу, да и приготовиться к возможному искусственному дыханию. К тому же проследить, чтобы окружающие не ели непроверенных консервированных продуктов, которые мог съесть заболевший.
Составив предварительное представление о заболевании, надо переходить к дальнейшему доступному исследованию больного.
Осмотр его начинается фактически до беседы, продолжается во время нее, когда отмечаются особенности вида и поведения больного. Однако более полный осмотр проводится позже.
Осуществлять осмотр лучше при дневном освещении, которое позволяет выявить желтушность склер, кожи, подъязычного пространства, служащую одним из признаков опасного для окружающих инфекционного поражения печени – вирусного гепатита (болезни Боткина).
Контролировать надо движения, в частности максимально возможными его размахами, походку и осанку больного, которые могут быть изменены, например асимметричны при повреждении опорно-двигательного аппарата.
Если больной лежит, следует запомнить особенность его положения, которое может быть вынужденным из-за стремления уменьшить болевые ощущения. При этом больной аппендицитом будет лежать на правом боку с полусогнутыми ногами.
Нужно проверить сознание больного. Оно может быть нарушено в различной степени, от незначительного, когда больные неадекватно реагируют на ситуацию, становятся конфликтными, как бы находятся в состоянии легкого алкогольного опьянения, то глубокого, когда сознание утрачено. При этом больной может потерять контроль над своими поступками, что опасно для него самого и для окружающих. Особо опасен больной в состоянии бреда преследования, когда внезапно становится агрессивным. Расстройство сознания чаще наблюдается при повреждении головного мозга, кислородном голодании, горной болезни, сверхсильных психических нагрузках, заболеваниях, протекающих с высокой температурой.
Следует понаблюдать изменение размеров частей тела, их симметрию. Осмотр кожи (цельность, окраска, эластичность, влажность, высыпания) позволит выявить травматические повреждения, ряд нижеописанных заболеваний.
Особого внимания заслуживает осмотр лица, глаз. Например, отметив различное раскрытие глазной щели, можно предположить повреждение отдела нервной системы, обеспечивающей поднимание век, и начнете выяснять, ботулизм или иное заболевание у обследуемого.
Асимметрию лица и глаз лучше выявить при определенных движениях: попросить больного высунуть язык и отметить, отклоняется ли он от средней линии. Пусть больной крепко зажмурит глаза, оскалит зубы, нахмурится, сделает удивленное лицо, посмотрит последовательно во все стороны, не поворачивая при этом головы, а также на переносицу – все движения должны быть симметричны. Симметричными и быстрыми должны быть и реакции зрачков на свет. Для определения этой реакции надо либо засвечивать глаза светом фонаря, горящей спичкой при слабом освещении, либо, закрыв их ладонью на несколько секунд, наблюдать за зрачками после снятия руки. При сомнении те же исследования провести у здоровых и полученные результаты сравнить.
Важно и место болезненных изменений, обнаруженных при осмотре. Например, фурункул на лице выше уровня рта требует незамедлительного обращения к врачу, ибо может вызвать необратимое заболевание мозга.
Ощупывание больного необходимо, чтобы выявить механические характеристики поверхностно и глубоко лежащих тканей тела и определить его температуру.
Для сопоставления температуры различных участков тела больного необходимо прикоснуться ладонью и ощутить тепло каждого из сравниваемых участков. Это поможет, например, обнаружить повышение температуры над поврежденным суставом. Повышение температуры тела в сочетании с плохим самочувствием или внешним видом – ранний признак не распознанного пока заболевания, требующий обращения к врачу.
Для выявления лихорадки у больного сравните температуру тела его и окружающих. Сопоставьте впечатления о температуре кожи с частотой пульса, которая увеличивается приблизительно на 10 ударов в минуту при повышении температуры тела на 1°.
Контроль наличия и частоты пульса проводите, нащупав концами указательного, среднего и безымянного пальцев полусогнутой кисти пульсирующую сонную артерию в области верхней части шеи слева или справа от трахеи. Лучевую артерию нужно нащупать на ладонной поверхности более тонкого конца предплечья со стороны большого пальца этой руки.
Для определения целости кости надавите концом указательного пальца через мягкие ткани на интересующую кость вне пределов болезненности. Затем нужно подвигать взад-вперед пальцем прижатые мягкие ткани по этому участку кости, с помощью осязания анализируя ее рельеф. Затем, смещая палец на новый участок кожи, повторить исследование до тех пор, пока не отыщется нарушение целости кости, либо убедиться в отсутствии перелома. Для надежности аналогичное исследование проведите с другого конца той же кости. При подозрении на изменение рельефа кости сравните исследуемый участок с симметричным ему на другой конечности.
При ощупывании можно обнаружить отек, нарушение конфигурации, наблюдаемые в области сустава при вывихе.
Ощупывание места повреждения особенно болезненно. Поэтому обследование следует проводить максимально бережно, следя за выражением лица больного и по возможности щадя его.
С помощью ощупывания можно определить хрипы в легких. Под плотно прижатыми ладонями к поверхности грудной клетки можно ощутить своеобразную вибрацию – признак наличия хрипов. Такой метод хотя и менее чувствителен, но позволяет обследовать больного не раздевая.
Поколачивание – толчкообразное надавливание на обследуемые участки тела больного с последовательно возрастающей интенсивностью для выявления перелома (о чем будет сказано ниже). Поколачивание внизу живота слева, вызвавшее ощущение болезненности в симметричной области, позволяет заподозрить аппендицит.
Пассивное движение конечностью. Расслабленной конечностью обследуемого делать движения возможно большего размаха, но в пределах безболезненности. Сопоставить размахи движения симметричных конечностей. Этот прием позволяет установить вывих, повреждение связочного аппарата сустава, повреждение мягких тканей.
Выслушивание. Поскольку хрипы в легких могут быть началом опасных заболеваний, нужно стараться обнаружить их как можно раньше. С этой целью, прижимаясь ухом к различным местам грудной клетки обследуемого, послушайте его дыхание. Если на вдохе или выдохе появятся музыкальные звуки (а не просто мягкий дыхательный шум, как у здоровых людей), значит, у больного имеются хрипы. Запомните интенсивность хрипов, чтобы при последующем прослушивании наблюдать их динамику. Увеличение звучности и разнообразия хрипов по высоте тона считается неблагоприятным признаком. С помощью выслушивания слева от грудины определяют и биение сердца.
Приведенные советы помогут правильно обследовать больного. Однако полученные сведения мало помогут, если не знать, что означает то или иное отклонение жизнедеятельности, найденное у обследуемого.
Однако если вы знаете, какие нарушения в организме имеются при том или ином заболевании, то, сопоставив с ними наблюдаемые изменения, вы с большой вероятностью будете знать, какое заболевание имеется у обследованного.
Принципы оказания помощи
Чтобы помочь больному справиться с недугом, не вызвав при этом каких-либо осложнений, надо применять средства и методы, которыми успешно владеешь. Такие умения и навыки требуют постоянной тренировки во время практических занятий предлагерной подготовки.
Следует избегать даже самых лучших лекарств, если нет убежденности в их безвредности для конкретного больного. Помнить, что болезнь, сопутствующие заболевания, индивидуально повышенная чувствительность к лекарству, внешние воздействия (утомление, переохлаждение), кровопотеря, неблагоприятные взаимодействия между лекарствами в организме больного, обязательно имеющиеся побочные действия могут изменить свойства лекарства, изложенные в рекомендациях к применению, и вместо ожидаемой помощи нанести больному непоправимый вред.
Исходя из таких соображений, в предлагаемых здесь рекомендациях лекарственные средства применяются лишь в необходимых случаях. При большинстве заболеваний предлагаем употребление дробными дозами неограниченного количества горячего сладкого не очень крепкого чая, лучше с раствором глюкозы, фруктозы, лимонной кислоты, витамина С и поливитаминами в лечебных (указанных на упаковке) дозах. Эти средства нормализуют обменные процессы в организме, обычно нарушаемые при заболеваниях.
Для обработки ран предлагаются растворы антисептиков, уничтожающих болезнетворные микроорганизмы: 1 – 2%-ный спиртовой раствор бриллиантовой зелени; несколько более ограниченная, особенно при ранах лица, 5%-ная настойка йода. Эти препараты компактны, проверены в качестве антисептика в течение длительного времени, удобны при использовании, длительно сохраняют эффект.
При транспортировке требуется сохранить проходимость дыхательных путей больного, для чего периодически настойчиво предлагать ему прокашляться, сделать несколько глубоких вдохов.
Во что бы то ни стало обеспечить больному тепловой комфорт, особенно при жалобах на холод, используя личные вещи, фляги с теплой водой, по возможности – химическую грелку, если очень нужно – тепло тела товарища. При этом исходить не только из просьбы больного, но и из результатов обследования, когда больной дрожит, у него синюшные холодные конечности, нос, уши.
При оказании помощи обращать внимание на грамотность, тщательность и добросовестность при выполнении тех или иных приемов (реанимация, наложение повязок, шинирование).
В то же время надо творчески подходить к оказанию помощи, поскольку в принципе невозможно описать все варианты оптимальных действий при всех несчастных случаях, и мы предлагаем лишь схему, модель, информацию для размышления.
Особо следует сказать о чувстве братства и милосердия. Пусть товарищ обманул группу, скрыв, что перенес недавно ангину, и рассказал об обмане в получасе ходьбы до вершины. Рассказал вынужденно, когда не смог идти дальше, и группа спешно повернула в долину, транспортируя больного на себе. Не давайте волю справедливому чувству негодования, даже в интеллигентной форме, даже если сами не очень хорошо себя чувствуете, а он начал брюзжать. Помните, что он болен, и не только резкое слово, но и косо брошенный взгляд могут усугубить его состояние. Ведь существенную роль в таких ситуациях играет центральная нервная система. Будьте дружелюбны к нему, веселы (в меру возможности), заботливы.
Охраняйте психику больного. Не закатывайте глаза и не позволяйте другим строить гримасы отвращения при взгляде на пострадавшего, каким бы отталкивающим ни был его вид.
Подавите в себе брезгливость, когда помогаете больному, например, очищаете его рот от рвотных масс, когда периодически, тактично предлагаете и помогаете больному помочиться, когда проводите искусственное дыхание «изо рта в рот».
Если пострадавший и оказывающий помощь противоположного пола, крайне желательно, чтобы они в это время подавили взаимное чувство стыдливости. В таком случае помощь может быть более действенной и не отнимет лишнего времени на всякого рода увещевания.
Старайтесь, чтобы группа оказалась как бы одной дружной семьей. И тогда многие проблемы отпадут сами собой.
2. Простые случаи травм и заболеваний
Этот раздел предназначен в первую очередь для тех, кто мало знаком с условиями походной жизни. Из-за вполне естественной недостаточности навыков пребывания в горных условиях человек не знает причин, которые могут вызвать болезненное состояние даже в условиях базового лагеря. Мы ознакомим с наиболее важными из них, приводящими к болезненному состоянию, и расскажем, как избавиться от уже развившегося заболевания или облегчить его течение. При этом мы не будем останавливаться на заболеваниях, которые с самого начала требуют врачебной помощи или, напротив, в течение ближайших трех недель не могут вызвать серьезного расстройства здоровья.
Буквально у каждого из прибывших в условиях базового лагеря в первые дни проходит акклиматизация, при которой снижаются защитные силы организма. Это обстоятельство может вызвать болезнь даже от причин, которые в привычных условиях позволяют оставаться здоровым, а также обострить хроническое заболевание.
Наиболее распространены, хотя часто не распознаны, трудно излечимы и опасны, в далеко зашедших случаях аллергические заболевания.
Аллергические заболевания
Повторное проникновение в организм через кожу и слизистые какого-либо из многочисленных химических веществ, проникающих в организм вместе с запахами (например цветов), содержащихся в лекарствах, продуктах питания, пыли, загрязнениях кожи, выделениях находящихся в организме микробов, паразитов, а также механическое, холодовое и лучевое воздействия при предрасположенности организма могут вызвать аллергическое заболевание.
Предрасположенность к ним более высока у болевших в детстве диатезом, страдающих избыточным весом, имеющих хронические заболевания (больные зубы, глисты), курящих, употребляющих спиртные напитки, кофе, шоколад, пряные пищевые добавки, экстрактивные вещества, содержащиеся в бульонах, жарениях, колбасные и консервированные продукты, большие количества соли и сахара.
Признаки. Проявление аллергических болезней маскируется под большинство нижеперечисленных заболеваний или является составляющей их, поэтому при лечении каждой из таких болезней полезно провести и противоаллергические мероприятия, которые в любом случае будут способствовать оздоровлению организма.
Наиболее общее свойство признаков аллергического заболевания – приступообразность: быстрое начало, отчетливое проявление, внезапное окончание приступа. При этом, даже если аллергический фактор не устранен, следующий приступ будет спустя некоторое время. Самые опасные проявления приступа – затруднение дыхания, шок, клиническая смерть.
Чаще всего наблюдается аллергический ринит – приступы многократного чихания с обильным жидким выделением из носа либо его заложенность с ощущением зуда в полости носоглотки.
При распространении процесса возникает боль в ушах, голос становится хриплым. Появляется слезотечение с ощущением напряжения и рези в области покрасневшей слизистой глаз. Припухают и становятся болезненными слюнные железы, расположенные под верхней челюстью и за ней.
Если в процесс вовлечены органы дыхания, наступают приступы кашля с выделением жидкой мокроты при затруднении дыхания.
При поражении желудочно-кишечного тракта могут быть рвота, даже с примесью крови, понос.
Иногда больной отмечает зуд кожи с появлением разного размера волдырей на коже и на слизистых, нередко достигающих в периметре десятков сантиметров, потливость, боли в суставах. Если провести, умеренно надавливая, спичкой по коже такого больного, через 3 – 5 минут в этом месте появится кожный валик.
Признаками вовлечения в процесс центральной нервной системы служат тошнота, головокружение, головная боль, судороги с кратковременной потерей сознания, слабость, озноб, повышение температуры до 38 – 39°.
В зависимости от особенности течения аллергического заболевания вышеперечисленные и другие, реже наблюдаемые, признаки могут быть самой разнообразной интенсивности и наблюдаться в самых разных сочетаниях.
Помощь. Прежде всего удалить предполагаемый источник аллергического состояния (съеденная пища, перьевая пыль от пухового снаряжения, грязь от штормового костюма). При неблагоприятном воздействии на больного пыльцы растений сменить место бивака, поднявшись с луговой поляны на морену. Обеспечить больному обильное теплое питье. Пусть больной ничего не ест в течение 1 – 2 дней. Если заболевание протекает легко, а больной психологически не подготовлен к короткому безвредному голоданию, обеспечить ему фруктово-овощную диету на 2 – 3 дня, а при ее последующем расширении избавить больного на неделю от продуктов, указанных выше (кофе, шоколад и т.д.), а также от мясных, рыбных, молочных, от изделий из пшеницы, бобов, томатов.
Укусы ядовитых животных
Главный виновник укуса, несомненно, сам пострадавший, вольно или невольно потревоживший животное.
Укус змеи. Сразу же после укуса положить пострадавшего, взять его кожу в складку так, чтобы на ее гребне находились красные точки – место внедрения ядовитых зубов, и в течение 5 – 7 минут выдавливать яд из ранок. Удалив яд, продолжать выдавливание еще 15 минут, помогая энергичным отсасыванием (если во рту оказывающего помощь нет повреждений, больных зубов) и сплевывая отсосанное содержимое. Затем тщательно промыть рот, а пострадавшему зафиксировать конечность в суставе, ближайшем к месту укуса, поднять ее повыше, наложить на ранки спиртовую примочку или обработать крепким раствором марганцовокислого калия, а на пораженную область положить холод. Начать срочную транспортировку больного! При этом постоянно поить его горячим некрепким чаем, добавляя (по вкусу больного) глюкозу, сахар. При необходимости проводить противошоковые и реанимационные мероприятия.
Укус каракурта. Вначале необходимо максимально выдавить (отсосать) яд, затем до истечения 2 минут с момента укуса прижечь ранку головкой горящей спички, после чего продолжать действия, как при укусе змеи.
Укусы пчел, ос. В этом случае вначале удалить жало пчелы – узким пинцетом, петлей нитки так, чтобы не сдавить мешочек с ядом на тупом конце жала. С помощью этих приспособлений захватить жало как можно ближе к коже и потягиванием от кожи извлечь его. Место укуса обработать так же, как при укусе змей.
Укусы млекопитающих. Если нет обильного кровотечения, то, сдавливая края раны в течение нескольких минут, одновременно промывать ее розовым раствором марганцовокислого калия. Затем обработать рану раствором антисептика и забинтовать. Обеспечить холод, фиксацию конечности. При всех укусах исключить на 2 – 3 суток продукты, указанные выше.
Заболевания кожи
У альпинистов кожные болезни встречаются чаще других. Их кажущаяся неопасность не уменьшает страданий от боли, зуда, внешнего вида пораженной кожи.
Опрелость – поражение кожи в складках. Проявляется в виде покраснения в межпальцевых промежутках ног, подмышечных, ягодичных и других складках кожи. В далеко зашедших случаях отмечаются трещины, появление гноя, сопровождаемые ощущением сильного местного зуда.
Помощь. В начале процесса обеспечить доступ к пораженному месту воздуха, солнечных лучей, а если это невозможно, смазать его пастой Лассара. При появлении нагноения дополнительно, 3 – 4 раза в день, применять 15-минутные ванночки в теплом розовом растворе марганцовокислого калия.
Баланит – воспалительное заболевание кожи, покрывающей головку полового члена, – по течению заболевания сходен с опрелостью.
Помощь. Оттянуть кожу головки назад и 2 – 3 раза в день обмыть пораженные поверхности теплым розовым раствором марганцовокислого калия. Если эта процедура болезненна или не помогает, обмывание заменить 10-минутными ванночками в том же растворе. При неэффективности таких действий в течение 2 – 3 дней обратиться к врачу, чтобы вовремя выявить более опасное заболевание.
Профилактика. Содержать кожу в чистоте. 1 – 2 раза в день обмывать прохладной водой и насухо вытирать области тела, подверженные заболеванию. Чаще менять белье, еще чаще (в идеале – ежедневно) менять носки. Не надевать чужую одежду и особенно обувь. Пользоваться вкладышами в спальные мешки. Бороться с потливостью ног ежедневным мытьем их в прохладной воде без мыла. Избегать переохлаждения, переутомления, однообразного питания и иных факторов, ослабляющих организм.
При кожном зуде вместо расчесывания пораженного места (при невозможности терпеть) щипайте, сдавливайте его, чтобы не вызвать повреждения целости кожи и последующего ее воспаления. Не мочите пораженные участки кожи водой.
Если на коже появились даже незначительные царапины, ссадины, уколы, необходимо обработать поврежденное место антисептиком, например раствором бриллиантовой зелени, а при отсутствии лекарства – тщательно вымыть с мылом.
Панариций – острое воспаление тканей пальца.
Признаки. Покрасневший палец горяч, отечен, находится в полусогнутом состоянии. Пульсирующая болезненность усиливается при любом его движении. Если поражен околоногтевой валик (болезнь неряшливой маникюрщицы), из-под него при надавливании может выделяться гной. При прогрессировании процесса может возникнуть неустранимая неподвижность скрюченных пальцев.
Помощь. До неотложного приема у врача обеспечить покой руки (наложить шину, подвязать руку на груди с помощью косынки), 4 – 5 раз в день делать 10-минутные ванночки для кисти и предплечья в теплом розовом растворе марганцовокислого калия.
Рожа – инфекционное поражение кожи и слизистых при наличии выраженной общей реакции организма.
Признаки. Вначале общая слабость, головная боль, озноб при температуре 39 – 40°. Иногда бывают тошнота, рвота, психические расстройства. Спустя 3 – 24 часа от возникновения болезни, чаще на лице или конечностях, появляется ощущение жжения в области четко ограниченного покраснения кожи с неровными краями, напоминающими языки пламени. Пораженный участок отечен, плотен, горяч, может покрыться пузырями. На границе со здоровой кожей он приподнят, постепенно наползает на нее. На лице вначале поражается кожа носа, принимающая затем форму бабочки. При этом на шее появляются болезненные лимфоузлы. Во рту заболевание проявляется в виде ангин, в полости носа – в виде болезненной заложенности его, сопровождаемой чиханием и выделением слизи. При благоприятном течении заболевания вначале исчезают общие признаки, а к 6 – 13-му дню – воспалительные изменения кожи.
Осложнениями рожи могут быть менингит, при поражении гортани – ее отек с дыхательной недостаточностью.
Помощь. В любом случае обеспечить консультацию врача. При локализации в области головы необходима госпитализация. До этого прогревать солнцем пораженное место, предложить больному обильное питье с витаминами, прежде всего С, Р, неуклонно соблюдать диету.
Гидраденит – гнойное воспаление потовых желез, преимущественно в области подмышечных впадин. Главная причина заболевания – загрязнение этой области при бритье.
Признаки. Болезнь начинается с зуда, чувства распирания в пораженной области (ею может быть и промежность). Эти ощущения сопровождаются появлением плотного, очень болезненного багрового узла диаметром 0,5 – 3 см, который выступает подобно пирамиде над окружающей кожей (из-за внешнего сходстве заболевание известно также под названием «сучье вымя»). Работоспособность больного ограничена. Нередко наблюдаются головная боль, повышение температуры тела. В течение 10 – 15 дней узел размягчается, вскрывается с выделением гноя.
Помощь. Регулярно проводить местное облучение солнцем. На остальное время наложить стерильную повязку так, чтобы сохранить доступ воздуха к месту воспаления. Ограничить движения в пораженной области (руку фиксировать в области плечевого сустава). После размягчения узла обработать его раствором бриллиантовой зелени.
Фолликулит – воспалительное поражение волосяного мешочка.
Признаки. Гнойничок до 5 мм в диаметре с волосом в центре. Высыхая, отпадает в виде корочки.
Помощь. Смазать фолликулит антисептиками (не использовать йод). При неэффективном лечении воспалительный процесс через 1 – 2 суток перейдет на окружающие мешочек ткани, и образуется фурункул.
Фурункул
Признаки. Виден конусно возвышающийся на месте фолликулита багровый узел до 3 см в диаметре. Через 2 – 3 суток его верхняя часть становится мягкой, после чего в этом месте через образовавшееся отверстие выходит гной. В отверстии виден гнойный стержень, который постепенно отходит, и через 8 – 10 дней на месте фурункула остается рубчик.
При неправильном лечении (применение влажного компресса, срезание, выдавливание) фурункул становится злокачественным: появляется резкий отек, воспаляются окружающие вены, увеличиваются и распространяются боли, резко ухудшается общее состояние.
Помощь. Обработать фурункул, как фолликулит, тем же раствором, но наполовину разбавленным водой, смазать окружающие ткани. На этом и последующих этапах хорошо помогает сухое тепло. После появления гноя наложить повязку, смоченную теплым раствором 1 столовой ложки поваренной соли в стакане воды. После отхождения гноя повторить обработку фурункула, как в начале заболевания, с накладыванием стерильной повязки. Если фурункул злокачественный или расположен на лице, необходима помощь врача.
Карбункул образуется, если в области фолликулита воспаляется и сальная железа.
Признаки. Кроме изложенного, появляется местная отечность. Больной жалуется на резкие рвущие боли, потерю аппетита, головную боль, бессонницу, тошноту, рвоту, высокую температуру. Иногда наблюдается потеря сознания. На 4 – 5-е сутки в верхней части карбункула образуются отверстия в виде решета, через которые выделяется гной. Затем отверстия сливаются в одно, и после отторжения гнойного стержня на месте дефекта образуется рубец.
Лечение. Необходима немедленная, а при карбункуле лица – скорейшая госпитализация! Для этого обеспечить больному покой, пораженный участок зафиксировать. В остальном проводить то же лечение, что и при фурункуле.
Герпес – вирусное заболевание кожи и слизистых, спровоцированное травмой, переохлаждением, ожогом. Чаще поражает слева или справа кожу и слизистые лица, половых органов, кожу над всем протяжением какого-либо межреберья.
Признаки. При наступающей лихорадке, головной боли в одной из указанных областей возникают ощущения, иногда интенсивные, покалывания, жжения. На этом месте появляется одно или несколько розовых пузырьков. На 4 – 5-й день пузырьки превращаются в желтую корочку, отходящую на 6 – 7-й день (над межреберьем – на 7-й неделе).
Помощь. Ежедневное смазывание высыпаний раствором бриллиантовой зелени или нейтральным кремом.
Острый контактный дерматит – воспаление кожных покровов вследствие непосредственного воздействия на них физических и химических факторов. Это воспаление характеризуется покраснением, отеком пораженных участков кожи, ощущениями жжения, зуда, иногда с последующими появлениями пузырей или, в худшем случае, омертвением кожи.
Потертость.
Помощь. При покраснении смазать кожу пастой Лассара. Если образовались пузыри, обработать их и окружающую кожу раствором антисептика и беречь их целость. При невозможности обуться надо проколоть обеззараженную покрышку пузыря обеззараженной на пламени либо в растворе антисептика иглой, а на опавший пузырь наложить пластырь или стерильную повязку. Если пузырь порвался, обеззараженными ножницами обрезать его покрышку. По возможности, лучше ходить с открытыми и доступными солнечным лучам потертостями. При необходимости закрыть потертость, например при обувании, смазать ее пастой Лассара и забинтовать. Если бинт мешает обуться, прикрыть потертость стерильной многослойной полоской бинта, которую зафиксировать полосками пластыря, приклеенными к окружающей коже. Заживление ухудшается, если после удаления пузыря потертость заклеивают лейкопластырем наглухо.
В случае нагноения потертости проводить 4 – 5 раз в день 10 – 15-минутные теплые розовые ванночки раствора марганцовокислого калия. После каждой ванночки просушите кожу и продолжайте указанное лечение.
Солнечный ожог. Поскольку первые признаки его наступают через несколько часов, а ожог происходит через несколько десятков минут загара под горным солнцем, основная мера предупреждения ожога – дозированные солнечные ванны с максимум 10-минутным временем нарастания от сеанса к сеансу воздействия лучей на каждую сторону тела при отсутствии повышенной чувствительности кожи.
При необходимости длительного пребывания на солнце, нанапример на снежных занятиях, смазать все открытые кожные поверхности тонким слоем цинковой пасты, которую можно купить в аптеке. В аварийной ситуации с той же целью применяют пасту Лассара.
Помощь. Обожженную поверхность смазать каким-нибудь молочнокислым продуктом (айран, сметана) либо покрыть тонким слоем тертого сырого картофеля. После высыхания нанесенного слоя повторить процедуру. При отсутствии указанного 5 – 6 раз в день обильно смазывать место ожога нейтральным кремом, сливочным (не подсолнечным и не вазелиновым!) несоленым маслом. Покрышку пузырей, даже лопнувших, удалять лишь при появлении под ними нагноения.
Ожог горячим предметом, пламенем. Прежде всего устранить источник ожога – сбить пламя, удалить горячий предмет. Прилипшую одежду не срывать – остричь свободные участки, если они мешают. Если ожог ограничен, поместить ожоговую поверхность как можно скорее в мягкий снег или присыпать снегом, или орошать холодной водой в течение 10 минут, затем забинтовать стерильным бинтом, либо (если ожог обширный) завернуть пострадавшего в стерильную простыню (вкладыш спального мешка), предотвратить переохлаждение. Если необходимо, проводить противошоковую и другую терапию.
Дерматит от химических факторов чаще всего бывает в результате чрезмерного применения в высокогорной зоне средств косметики и парфюмерии. Аналогичный дерматит может являться следствием контакта кожи с соком растений: рододендрона, лютика, примулы, чеснока, клевера, тысячелистника. Поражение бывает интенсивнее при облучении солнцем испачканных соком участков кожи.
Помощь. До выздоровления важно тщательно соблюдать диету. На пораженные места положить тонкий слой тертого сырого картофеля. Менять его по мере высыхания.
Заболевания носа
Кровотечение. Это состояние, связанное с повреждением кровеносных сосудов, может быть вызвано нарушением их целостности вследствие удара по голове или баротравмы, царапанья в носу или вибрации при сморкании, повышения проницаемости при болезни (например, при гриппе) или разрыва при резком натужном усилии.
Помощь. При бессознательном состоянии больного положить на живот так, чтобы при дыхании кровь не затекала в дыхательное горло. Если кровотечение из носа, для его остановки надо посадить больного. Пусть он, интенсивно сморкаясь, удалит из носа сгустки крови, после чего спокойно сидит в полунаклонном положении, подперев голову руками и наклонив ее лицом вниз. На переносице – холодный компресс. Если капельное кровотечение не остановилось в течение получаса, заткнуть ноздри ватой и, не нагружая больного, транспортировать его к врачу. Во избежание рвоты излившуюся в полость рта кровь регулярно сплевывать.
При кровотечении во время движения, если остановка нежелательна, заткнуть кровоточащую ноздрю ваткой так, чтобы можно было дышать другой ноздрей. Приложить холод на переносицу. Через 15 минут осторожно удалить ватку, но не сморкаться и не удалять сгустки крови. Если кровотечение продолжается, остановить группу.
Острый ринит (насморк) начинается с чихания, ощущения сухости и зуда в полости носа, недомогания и головной боли с возможным слезотечением и небольшим повышением температуры. Через несколько часов или спустя 1 – 2 дня отмечаются гнусавость и затруднение носового дыхания, появляются жидкие прозрачные выделения. Затем количество выделений уменьшается, они становятся слизисто-гнойными, а спустя 7 – 10 дней процесс заканчивается.
Помощь. Более эффективно ее оказывать в начале заболевания. Обеспечить больному постельный режим, горчичные (для конечностей или общие) и солнечные ванны, обильное потогонное тепло в виде чая и парной, шерстяное белье на голое тело или хотя бы носки с насыпанной в них сухой горчицей.
Вазомоторный ринит – следствие вегетативных расстройств.
Признаки. При резком запахе, незначительном охлаждении у больного внезапно закладывает нос, появляются обильные слизисто-гнойные выделения, чихание, иногда слезы.
Помощь. Принять меры, успокаивающие нервную систему, выполнить рекомендации для лечения аллергического ринита, сосудосуживающих средств лучше избегать: при длительном применении они могут нарушить регуляцию просвета носовых ходов.
Заболевания уха
Инородные тела могут случайно попасть в ухо при падении. Во время сна может заползти в слуховой проход насекомое.
Признаки. Больной отмечает снижение слуха. Шевелящиеся насекомые причиняют боль, провоцируют кашель, тошноту, рвоту. При длительном пребывании в ухе инородные тела вызывают воспаление.
Помощь. Если инородным телом является зерно, насекомое, закапать в ухо 40 – 70%-ный винный спирт (чтобы усыпить насекомое, можно влить в ухо прокипяченное остуженное подсолнечное или камфорное масло). После этого необходима помощь врача. Не удалять инородное тело самим.
Баротравма может быть получена при попадании в лавину, ударе по уху гладким эластичным предметом.
Признаки. Больной отмечает сильные боли, шум и звон в ухе, снижение слуха, головокружение.
Помощь. Наложить на ухо стерильную повязку. Обеспечить больному покой, предотвратить его простуду. Ранняя транспортировка к врачу поможет предотвратить отит.
Наружный отит – воспаление уха до барабанной перепонки.
Признаки. Больной отмечает боль при жевании, потягивании за ухо, надавливании на козелок.
Помощь. Смазать наружный слуховой проход пастой Лассара. Забинтовать ухо. Не мочить его и не ковырять в нем!
Острый средний отит – воспаление среднего уха, наиболее частая причина которого – переохлаждение, воспаление верхних дыхательных путей.
Признаки. Внезапно в области уха появляется покалывающая боль, которая, быстро нарастая, становится стреляющей, а затем – нестерпимой, почти непрерывной, еще более усиливающейся ночью. Боль отдает в зубы, шею, вызывает болезненность в области виска. Больной ощущает общую разбитость, расстройство сна, аппетита. Шепот больным ухом не воспринимается из-за шума в ушах и снижения слуха. Температура тела поднимается до 39°. Затем, также внезапно, уменьшается чувство боли, общее состояние нормализуется, появляются выделения из уха, вначале с кровью. К 14 – 21-му дню с момента заболевания все его признаки исчезают. В некоторых случаях процесс течет безболезненно.
Если во время болезни появляются боли при надавливании на сосцевидный отросток (костный выступ за ухом), ощущение пульсации или пульсирующего шума в больном ухе и видно обильное гноетечение из уха при вторичном повышении температуры, следует опасаться осложнения – менингита.
Помощь. Обеспечить больному постельный режим, полноценное диетическое питание. Дважды в сутки в наружный слуховой проход вкладывать прошитый ниточкой ватный шарик, смоченный 40 – 70%-ным винным или камфарным спиртом, так, чтобы нитка торчала из уха. Большой ватный шарик смочить в кипяченом растительном или камфарном масле и отжать. Вложить его в слуховой проход, закрывая тем самым смоченный спиртом шарик в полости уха. Прибинтовать к больному уху теплозащитный материал (вату и т. п.). Сюда же приложить грелку, учитывая, что слишком большое тепло усиливает боль.
При появлении вышеописанных признаков осложнения больного срочно доставить в больницу или к врачу.
Заболевания глаз
Поскольку одной из причин болезней глаз является аллергия, в лечебный комплекс включить диетотерапию (т. е. исключить продукты, указанные в разделе об аллергических заболеваниях). На протяжении каждого из заболеваний обеспечить больному ношение темных очков.
Кератит – воспаление роговицы.
Признаки. У больного наблюдается слезотечение, светобоязнь. При осмотре видна помутневшая роговица, иногда – проросшая кровеносными сосудами. По краю роговицы может появиться цветной венчик.
Помощь. Доставить больного в больницу, иначе он ослепнет. При транспортировке 6 раз в день закапывать в глаза по 2 капли 30%-ного раствора альбуцида (сульфацила натрия).
Конъюнктивит – воспаление слизистой оболочки глаза, чаще инфекционного происхождения.
Признаки. Видны покраснение и отек слизистой. Больной отмечает различной выраженности резь и боль в глазах, выделение из глаза слизи или гноя. Признаки болезни появляются вначале на одном, затем на другом глазу. Болезнь длится от 5 до 21 дня.
Помощь. Закапать альбуцид по указанной выше схеме. При наличии гноя удалить его перед закапыванием движениями к переносице ваткой, обильно смоченной крепким раствором чая, раствором 1 чайной ложки соды в стакане воды, розовым раствором марганцовокислого калия.
Фотоофтальмия – ожог глаз сильным источником световых и ультрафиолетовых лучей.
Признаки. Через 6 – 12 часов после облучения у больного появляется конъюнктивит, на роговице – пузырьки и следы от них.
Помощь. На глаза прикладывать холодные примочки растворами, применяемыми при лечении конъюнктивита. 3 раза в день закапывать в глаза 20%-ный раствор альбуцида, несоленое подсолнечное масло либо закладывать за веко прокипяченное несоленое сливочное масло.
Инородное тело.
Признаки. Если оно проникло в полость глазного яблока, то на яблоке виден след – дефект ткани. Если инородное тело расположено на поверхности глазного яблока или имеется непроникающее его ранение, например царапина, наблюдается блефароспазм, светобоязнь, боль, ощущение постороннего тела в глазу, которое чаще находится под верхним веком. Осмотреть видимую часть глазного яблока, затем оттянуть нижнее веко и посмотреть там. После этого левой рукой оттянуть за ресницы верхнее веко и, надавливая спичкой на его основание сверху, вывернуть левой рукой веко вверх. Осмотреть открывшуюся часть глаза.
Помощь. Прежде чем искать инородное тело, убедитесь в отсутствии проникающего ранения. Больному нужно наклонить голову и пораженный глаз погрузить в теплый розовый раствор марганцовокислого калия и сделать там несколько десятков интенсивных моргательных движений, стремясь вымыть инородное тело. При безуспешности попытки следует визуально найти инородное тело. Обнаружив его, скользящими движениями коконообразным ватным тампоном, смоченным в том же растворе марганцовокислого калия, снять инородное тело. После этой процедуры закапать 30%-ный раствор альбуцида. Если удалить инородное тело не удалось, немедленно отправить больного (как и при проникающем ранении) к врачу, закапывая в любом случае альбуцид 4 раза в день.
Ячмень – острое гнойное воспаление сальной железы у корня ресницы.
Признаки. Вначале больной отмечает появление болезненной точки на краю века. Затем болезненность распространяется на все веко, сопровождаясь головной болью. Соответственно этому при повторном осмотре появившаяся в начале заболевания красная точка на краю века превращается в желтоватую – гнойник, а припухлость и отек века усиливаются.
Помощь. Болезненную точку смазать 2%-ным раствором бриллиантовой зелени. В пораженный глаз 3 раза в день закапывать 30%-ный раствор альбуцида. Обеспечить пораженному глазу сухое тепло.
Заболевания зубов
Сведения об этих заболеваниях даны для того, чтобы избавиться от боли. Сразу после возвращения на базу следует обратиться к стоматологу.
Пульпит – воспаление пульпы (внутреннего отдела зуба) как следствие его кариеса или травмы.
Признаки. Больной отмечает появление короткой, с длинными промежутками боли, болезненную реакцию на изменение температуры во рту (воздухом, водой). При прогрессировании заболевания боли, в том числе и ночные, усиливаются, отдают в ухо, если больной зуб находится в нижней челюсти, или в висок, если он расположен в верхней челюсти. Постукивание по зубу может быть безболезненным.
Помощь. Если зуб имеет полость, удалить из нее остатки пищи, промыть теплым розовым раствором марганцовокислого калия. Заложить полость ваткой, смоченной зубными каплями либо раствором 1 таблетки амидопирина или анальгина в столовой ложке воды. Менять ватку после приема пищи (если имеется открытая полость в зубе, то даже при отсутствии боли закрыть ее перед едой ваткой, которую удалить после еды; прополоскать рот).
Нежелателен прием кофе, какао, спиртного. Иногда боль прекращается действием на зуб холода. Спать больному лучше полусидя.
Периодонтит – воспаление тканей, окружающих зуб.
Признаки. Больной отмечает тупые ноющие боли, усиливающиеся при ощупывании пораженного зуба и накусывании им. Боль может отдавать в другие отделы лица. Резкое изменение температуры во рту боль не усиливает. При ощупывании можно выявить подвижность зуба, податливость покрасневшей десны, увеличение шейных и подчелюстных лимфоузлов.
Помощь. Если в зубе есть полость, освободить ее от заполнившего содержимого. Помассировать зубной щеткой или пальцем пораженную область. Обеспечить больному многократное горячее полоскание раствором питьевой соды. Полоскать пораженную сторону до тех пор, пока раствор остынет. Эту манипуляцию нужно повторять до тех пор, пока не будет использован литр раствора. Спать больному лучше полусидя.
Ушибы
Ушиб определяется, если при механическом повреждении тканей отсутствует видимое анатомическое нарушение (повреждение кожи, костей, связок, мышц).
Признаки. Имеются боль, припухлость, кровоподтек, ограничение движений в области повреждения. При повреждении связочного аппарата суставов результаты обследования во многой совпадают с наблюдаемыми при вывихах, но отсутствует грубая деформация сустава, изменение длины конечности, ее фиксированность в определенном положении.
Помощь. Наложить давящую повязку, обеспечить возвышенное положение и покой поврежденному органу, полностью исключить движение в пораженном суставе. Несколько раз в сутки делать 15-минутные ванночки в воде комнатной температуры для пораженного участка тела либо примочки. С 3 – 4-го дня в комплекс мероприятий включить ежедневно применяемые спиртовой компресс, массаж, солнечные ванны.
Миалгия
Миалгия – состояние, характеризуемое болезненностью и припухлостью мышц вследствие травмы, переохлаждения, перегрузки, сопутствующих заболеваний и других причин.
Помощь. Совместно с лечением основного заболевания обеспечить пораженной мышце облегченный двигательный режим, проводить массаж, тепловые процедуры: солнечные ванны, банки, грелки, горчичники.
Повреждение кожных покровов
Ограниченное травматическое повреждение кожных покровов может привести к образованию ссадин, потертостей, ран, причиненных режущими предметами (нож, острый край консервной банки), ожогов и отморожений.
Помощь. Во всех случаях пораженные и пограничные с ними участки кожи следует обработать раствором антисептика. У открытых ран обрабатывать только их края. Не трогая рану, наложить стерильную повязку.
Если повреждение обширное, завернуть пораженную часть тела в чистую материю.
При образовании пузырей не прокалывать их и беречь от повреждения.
3. Сложные случаи травм и заболеваний
Диагностика и помощь больному
Большинство рассматриваемых тяжелых поражений организма имеют несколько групп признаков, говорящих об ухудшении деятельности одной или нескольких важнейших систем организма – центральной нервной системы, кровообращения, дыхания или их сочетания. Своевременное выявление этих признаков поможет предотвратить дальнейшее ухудшение состояния больного.
Кислородное голодание головного мозга
Это состояние может наступить при недостатке кислорода во вдыхаемом воздухе, например на большой высоте, в пещерах, невентилируемых расщелинах, при травме головы, кровопотере, ограничении подвижности грудной клетки вследствие ее сдавливания, травмы. К кислородному голоданию головного мозга приводят также нарушения проходимости дыхательных путей, заполненных, например, слизью, заболевания, прежде всего сердечнососудистой и дыхательной систем, лихорадочные состояния, отравления, в частности парами бензина.
Признаки. Больной отмечает появление необъяснимой тревоги, шума в ушах, вялости и сонливости, жалуется на головную боль, возрастающую при физических нагрузках, которая при усилении сопровождается головокружением, потливостью, тошнотой. Может быть рвота, повышение температуры.
Кожные покровы бледны или синюшны, температура тела возрастает еще более, нарушается зрение, появляются судороги, больной не может разговаривать, совершать некоторые движения из-за параличей. В это время мочеиспускание, дефекация самопроизвольны, может наступить остановка дыхания.
Наблюдая за поведением больного, можно увидеть, что вначале он находится как бы в состоянии легкого опьянения – суетлив, недостаточно критичен в своих поступках как в вопросах быта, так и при обеспечении безопасности, принятии тактических решений. При ухудшении состояния больной как бы оглушен, заторможен, не спит. У него наблюдается изменение черт характера. В этот период, чаще вечером и ночью, больной внезапно может совершить немотивированные поступки, включая попытки к агрессии, самоубийству. Обязательное круглосуточное дежурство около заболевшего поможет блокировать его неадекватные поступки, что по возможности не должно быть известно больному, чтобы не травмировать его психику, либо сделано с большим тактом.
Дальнейшее ухудшение состояния сопровождается все более глубоким нарушением сознания: больной выполняет элементарные задания, но после настойчивых просьб и самопроизвольно прекращает их выполнение. В тяжелом состоянии у больного – высокая температура, полностью утраченное сознание, может наступить остановка дыхания, сердца.
Помощь. Прежде всего постараться устранить причину болезненного состояния: очистить дыхательные пути больного, устранить физическую нагрузку, транспортировать на более низкие высоты. Если при обследовании обнаружено появление признаков асимметричных изменений, ограничить питье больного.
Столбняк
При этом заболевании также поражается центральная нервная система, но в сочетании с другими отделами нервной системы. Заболевание может развиться при загрязнении любого, даже незначительного, повреждения кожи.
Признаки. Больной отмечает головные боли, а также тянущие боли в области раны с ощущением подергивания подлежащих мышц, общую утомляемость, усталость жевательных мышц. У него высокая температура, обильное потоотделение. Позже появляется затруднение при открывании рта из-за судорог мышц, придающих лицу выражение смеха. Затем болезненные судороги распространяются на другие, в том числе дыхательные, мышцы.
Помощь. Транспортировать больного в больницу с соблюдением максимально нежного обращения с ним, ибо толчок, свет, громкий разговор могут вызвать судороги. Необходимо быть готовым к искусственному дыханию.
4. Острая недостаточность кровообращения
Под этим нарушением жизнедеятельности подразумевается неспособность сердечно-сосудистой системы доставлять с кровью в ткани организма необходимое количество питательных веществ. При этом предполагается, что их поступления в организм извне достаточно.
Острая сердечная недостаточность развивается вследствие травм, заболеваний, отравлений, длительных или одномоментных физических и психических перегрузок, воздействия неблагоприятных условий внешней среды, например высокогорья. В зависимости от органа, приводящего к болезни, имеются различные проявления этого заболевания.
Стенокардия
Стенокардия развивается при ухудшении кровоснабжения мышц сердца.
Признаки. Проявление стенокардии может ограничиваться внезапно наступившим ощущением нехватки воздуха при ходьбе. В более типичных случаях побледневший больной жалуется на чувство сдавления или давящие боли, внезапно появившиеся за верхней третью грудины или слева от нее. Боли постепенно нарастают. Они могут отдавать в большинство участков левой половины тела, а также в плечо или руку правой половины. При этом иногда болевые ощущения в области грудины отсутствуют. Боли могут пройти через 2 – 3 минуты после прекращения движения.
Одновременно больной часто отмечает наступающее чувство слабости, головокружения, тошноты, позыв на мочеиспускание. У него появляется страх смерти. Иногда больной теряет сознание.
В ряде случаев стенокардия может проявиться в виде сердечной астмы и острого отека легких, которые могут быть результатом ухудшения работы сердца не только вследствие спазма его сосудов.
Сердечная астма
Признаки. В легких случаях у больного, чаще ночью, появляется внезапный сухой кашель, заставляющий его сесть. При этом больной жалуется на сердцебиение, чувство стеснения в груди.
В более тяжелых случаях больной ощущает внезапно наступившее ощущение нехватки воздуха и, чтобы ослабить это ощущение, встает. Его мучает непрерывный сухой кашель, иногда может появиться мокрота розового цвета.
Больной бледен, покрыт холодным потом, пальцы, нос, уши имеют синюшный оттенок. Набухают вены шеи, дыхание частое, поверхностное, пульс возрастает до 120 ударов в минуту. При ухудшении состояния начинается острый отек легких.
Острый отек легких
Острый отек легких особенно часто может возникнуть при горной болезни, чрезмерной физической нагрузке, заболеваниях органов дыхания, например воспалении легких.
Признаки. Больной жалуется на резкую слабость, жажду, загрудинные, мышечные и суставные боли, неприятные ощущения в горле, недостаток воздуха при дыхании, особенно мучительный при физической нагрузке.
При осмотре обращают на себя внимание вынужденно сидячее положение больного, покрытая потом бледная кожа с синюшным оттенком, более выраженным на пальцах, носу, ушных раковинах. Он покашливает, часто и поверхностно дышит, используя для этого мышцы шеи, туловища.
При прослушивании замечаются хрипы, нарастающие по интенсивности при последующем обследовании. Спустя десятки минут хрипы могут стать клокочущими, слышными на расстоянии. Пульс все более частит. На каком-то этапе возникают признаки кислородного голодания головного мозга.
Помощь. При всех изложенных проявлениях острой недостаточности кровообращения дать больному под язык таблетку нитроглицерина до полного ее рассасывания именно под языком. При отсутствии эффекта следующую таблетку предлагать не раньше чем через 5 – 10 минут, но не более 6 таблеток в сутки. Прием последующих 4 таблеток чередовать с накладыванием горчичников на переднюю стенку левой половины грудной клетки (область сердца), опусканием рук и ног в горячую ванну либо обертыванием их тканью, смоченной горячей водой.
Если в течение получаса отек легких не исчез, обеспечить больному дыхание через слои марли, смоченной 40%-ным раствором винного спирта, и транспортировать в удобном для него положении до высоты 2 км над уровнем моря (самостоятельное передвижение запрещено!). Ограничить объем выпиваемой жидкости.
При тяжелом состоянии наложить на ноги в области паха повязки, затрудняющие отток крови из ног, но так, чтобы не исчезла пульсация на тыле ступни, в подколенных ямках. Следить при этом, чтобы возможная болезненность в области ног не вызвала у больного шока.
В случае стенокардии (признаки которой не исчезают в течение 30 минут) больному ввести промедол или препараты этой группы (лишь медицинский работник имеет право это сделать).
Помнить, что во всех случаях острой недостаточности кровообращения, даже если удалось справиться с приступом, необходимо без промедления транспортировать больного в лагерь.
Обморок
Наиболее безопасное из приведенных здесь проявлений острой недостаточности кровообращения. Причинами обморока кроме указанных в начале раздела могут быть быстрое вставание, длительное неподвижное стояние, отрицательные эмоции.
Проявление. Обморок наступает не сразу. Сначала возникают слабость, тошнота, головокружение, неприятные ощущения в животе и груди. Затем появляются возрастающие по интенсивности потемнение в глазах, шум в ушах, неустойчивость при стоянии, ощущение оглушенности.
Больной бледен, неравномерно дышит, жалуется на дискомфорт, пытается устранить неприятное для него воздействие, например, снять рюкзак, присесть.
Пульс больного при этом частый, но иногда может урежаться. Прощупать пульс лучше на шее, ибо на предплечье он очень слаб. В течение минуты с начала ухудшения состояния больной может (как бы замедленно) упасть, иногда пытаясь удержаться, и потерять сознание на несколько секунд.
Однако при глубоком обмороке бессознательное состояние сохраняется до 40 минут. При этом дыхание и пульс едва определяются, глаза закрыты, зрачки расширены, замедленно реагируют на свет. Мышцы расслаблены, однако возможны кратковременные судороги.
По окончании обморока сознание возвращается в течение нескольких секунд. Больной помнит о событиях, предшествующих обмороку (в отличие от больных с эпилепсией, черепно-мозговой травмой). Однако восстановление работоспособности может затянуться на несколько часов.
Помощь. Положить больного (не на голую землю!), опустить голову и, приподняв ноги, освободить от одежды и амуниции, которые стесняют дыхание. Обеспечить комфортные температурные условия. Похлопать по щекам, потереть уши, побрызгать на лицо холодной водой. Через несколько минут при безуспешности указанных мероприятий поднести к носу больного (постепенно!) ватку, смоченную нашатырным спиртом.
Через полчаса после отсутствия видимого эффекта от проводимой помощи начинать искусственное дыхание и массаж сердца.
Шок
Причинами, вызывающими шок, могут быть сильная боль, острое заболевание, неправильное введение лекарственных средств, их побочные действия. Факторы, отягощающие течение шока, – длительное перегревание, переохлаждение, недостаток еды и питья, эмоционально-психические перегрузки.
Проявление. Вначале наблюдается фаза речевого и двигательного возбуждения, при которой пострадавший очень возбужден и некритичен к своему состоянию, сложившейся ситуации, хотя сознание сохранено. Например, получивший тяжелый перелом руки может призывать не мешкая продолжать восхождение.
У больного бледность, потливость, расширенные зрачки, учащенный пульс и дыхание. Этот период длится 10 – 20 минут. И чем ярче его проявление, тем тяжелее течение быстро наступающей фазы торможения, когда больной затихает и вначале просит пить, а по мере увеличения тяжести состояния уже не высказывает никаких пожеланий. Он слабо реагирует на окружающее, все с меньшей охотой вступает в разговор, затем с трудом, медленно, почти неслышно отвечает на вопросы.
Кожа холодеет, приобретает бледно-синюшный оттенок, покрывается холодным липким потом. Глаза западают, взгляд становится неподвижным, черты лица заостряются.
Дыхание учащается до 30 в минуту, делается все более поверхностным. Частота пульса постепенно возрастает до 130 ударов в минуту и еще выше при тяжелом состоянии больного, когда прощупать пульс на предплечье становится невозможно.
Помощь. Самой эффективной доступной помощью будет максимально возможное устранение травмирующих больного физических и психических причин, формирование положительных эмоций, максимально быстрая транспортировка его из высокогорья для лучшего снабжения кислородом при дыхании и для более быстрой медпомощи.
В самом начале фазы возбуждения для предупреждения последующего тяжелого течения шока дать пострадавшему выпить 300 г 40%-ного винного спирта. По окончании периода возбуждения, если больной сам вступает в словесный контакт, у него нет холодного липкого пота, частота пульса и дыхания не превышают соответственно 100 и 25 в минуту, каждые 3 часа давать ему по 100 г этого раствора. Если пострадавший перестал жаловаться на боль и состояние его ухудшилось, прием указанного лекарства категорически запрещается.
Если шок инфекционно-токсический вследствие пищевого отравления (несколько человек, принимавших одну и ту же пищу, многократная рвота и частая дефекация, озноб, повышение температуры), винный спирт также давать нельзя. Вместо него при угрожающем состоянии больного промыть желудок, давая постепенно выпивать по 2 – 3 л теплой воды и провоцируя рвоту. Когда больной уже без сознания и не может пить, сделать ему промывание кишечника через эластичную трубочку для питья, введенную в задний проход на 15 – 20 см.
На всем протяжении лечения шока обеспечить больному удобство лежания, по возможности с приподнятыми ногами, температурный комфорт. Профилактика шока заключается в правильной помощи пострадавшему.
5. Острая дыхательная недостаточность
Этот недуг возникает при обмене газов между организмом и средой, не удовлетворяющем потребности организма. Причиной острой дыхательной недостаточности могут быть болезни, особенно органов дыхания, отравление, горная болезнь, травма, кровопотеря, нарушение проходимости дыхательных путей.
Признаки. У больного учащены сердцебиение и дыхание. В дыхании участвуют вначале крылья носа, затем – мышцы шеи, плечевого пояса. Кожа влажная, может быть покрыта обильным потом, имеет красно-синюшный цвет. Руки, нос, ушные раковины имеют более синюшный оттенок. Синюшность резко усиливается при минимальной физической нагрузке. К указанным признакам, которые развиваются в течение нескольких часов, присоединяются признаки кислородного голодания головного мозга. При тяжелом состоянии у больного могут быть самопроизвольное мочеиспускание и дефекация.
Помощь. Прежде всего устранить причину острой дыхательной недостаточности. Если это закупорка дыхательных путей, очистить их от инородных тел. Если это недостаток кислорода, транспортировать больного на меньшие высоты в удобном для него положении, давая по возможности дышать кислородом.
Воспаление легких
Воспаление легких – одно из наиболее частых заболеваний дыхательных путей, которое может привести к острой дыхательной недостаточности. Предрасполагают к нему хронические заболевания дыхательных путей, придаточных пазух носа (гаймориты, фронтиты), переохлаждение, травма, вдыхание паров бензина.
Признаки. Начало заболевания острое – наблюдаются подъем температуры, кашель с мокротой, боли в груди и под лопаткой, головная боль, общая слабость. Возможны озноб, ощущение нехватки воздуха, спутанность сознания с двигательным возбуждением и другими признаками кислородного голодания головного мозга. Заболевание может привести к дыхательной недостаточности и вызывать острый отек легких.
Помощь. Высокая температура помогает справиться с микроорганизмами, вызывающими болезнь. Но, чтобы избежать осложнений со стороны нервной, сердечнососудистой и других систем организма, при температуре тела больного выше 39,5° либо при появлении бреда постараться снизить ее, например, с помощью холодных компрессов на область лба.
Горная болезнь
Это заболевание также имеет признаки дыхательной недостаточности и может развиться у восходителей при подъеме выше 3000 км. Избыточный вес, утомление, охлаждение, недостаточность предварительной акклиматизации провоцируют развитие болезни при более низких высотах (2000 м).
Признаки. При горной болезни проявление дыхательной недостаточности сочетается с признаками кислородного голодания головного мозга. Появляется ощущение усиленного сердцебиения, утомления при обычной работе. Больному не хватает воздуха при дыхании, и это ощущение усиливается при малейшей физической нагрузке. Он начинает зябнуть, жалуется на головную боль, лихорадочное состояние, слабость, сонливость, вздутие живота, снижение аппетита, иногда – на тошноту, приводящую к рвоте, становится апатичным. Сознание может стать измененным, причем это может проявиться как исподволь, так и внезапно в резкой форме. Сон прерывист, беспокоен. Кожа, язык приобретают синюшный оттенок, пульс и дыхание учащены. Иногда возможны носовые кровотечения. Все эти признаки горной болезни усиливаются при физической нагрузке и исчезают самостоятельно в ближайшую неделю. В то же время при неблагоприятном течении заболевания могут возникнуть острый отек легких, психические нарушения.
Помощь. При тяжелой форме горной болезни либо если признаки заболевания не исчезли в ближайшие 3 дня, единственная эффективная помощь – транспортировать больного ниже 2000 м над уровнем моря, обеспечивая непрерывный контроль над его действиями на случай внезапного бурного агрессивного поведения вследствие психических нарушений.
В остальных случаях установить за больным наблюдение, обеспечить ему посильные физические нагрузки, температурный комфорт, возможность достаточного сна в обычное время, положительные эмоции. В питание ввести витамины («Декамевит») в дозах, указанных на упаковке, подкисленный сладкий чай (без ограничений, по желанию больного), исключить из рациона мясо, продукты, вызывающие усиленное газообразование, например бобовые.
Профилактика. Ступенчатая акклиматизация, неоднократные поездки в горы, избегание физических, психических и терморегуляционных перегрузок, питание перед и во время физических нагрузок легкоусваиваемой, преимущественно углеводистой, пищей, употребление естественных витаминов, содержащихся, например, в молодой свежей хвое, листьях крапивы, подорожника, мать-и-мачехи, обычных овощах и фруктах.
Тепловой (солнечный) удар
Это болезненное состояние бывает вследствие перегрева организма в результате длительного пребывания в условиях высокой температуры. Солнечным ударом называют перегрев организма действием солнечных лучей на непокрытую голову.
Признаки. Пострадавший отмечает слабость, тошноту, головную боль. Его редкие движения неуверенны, при нормальной температуре дыхание и пульс учащены, зрачки расширены, кожа влажная. У больного могут быть рвота, обморок.
Помощь. Поместить пострадавшего на открытую для ветра площадку, защитив от лучей солнца. Смочить лицо холодной водой, тело обернуть мокрым полотенцем, на голову – полиэтиленовый мешок с холодной водой или льдом. Обеспечить больному обильное холодное питье.
Переохлаждение
Указанное поражение – результат общего воздействия на организм низкой температуры. Переохлаждение усиливается, если пострадавший легко одет, в мокрой одежде, утомлен.
Признаки. В сравнительно ранних стадиях переохлаждения больной дрожит, имеет спутанное сознание, движения, в том числе глотательные, мало координированы. В далеко зашедших случаях больной без сознания, однако могут наблюдаться непроизвольные движения, напряжение мышц, приоткрывание глаз. Дыхание 4 – 10 раз в минуту, пульс, определяемый только на сонной артерии, а также на других крупных артериях, от 50 до 20 ударов в минуту.
Помощь. Общий принцип ее – скорее согреть больного теплом снаружи и ввести носитель тепла внутрь организма. С этой целью переодеть больного в сухую теплую одежду, обложить грелками, фляжками с горячей водой (в идеале – поместить в ванну с теплой водой). В условиях высокогорья, в значительной отдаленности от стационарного медицинского учреждения, применяется единственно доступный и эффективный способ: полностью обнаженного больного уложить между двумя обнаженными людьми, укутать их снаружи так, чтобы они согревали больного на большей части его кожного покрова. Проводить противошоковые мероприятия. При бессознательном состоянии влить теплую жидкость в прямую кишку больного при помощи эластичной трубочки (кембрика). В случае клинической смерти проводить реанимационные мероприятия, не прекращая активно согревать больного.
Клиническая смерть
Любое достаточно сильное нарушение жизнедеятельности организма вследствие болезни, травмы, в том числе и от электрического разряда, может закончиться клинической смертью – кратким, еще обратимым периодом умирания, предшествующим биологической, уже необратимой, смерти. В обычных условиях этот период не превышает 3 – 5 минут, и помощь необходимо начать как можно скорее и проводить как можно правильнее.
Признаки. Пострадавший лежит без сознания, с полностью расслабленными конечностями, не дышит или имеет судорожные, исчезающие неритмичные дыхательные движения. Пульс нигде не прощупывается. Кожа бледная, зрачки широкие, не реагируют на свет. При легком прикосновении пальцем к глазному яблоку веки не подергиваются.
Помощь. Единственно верным будет проведение реанимационных мероприятий в виде массажа сердца, чтобы восстановить у пострадавшего кровообращение, прежде всего в головном мозгу, и искусственного дыхания, чтобы обеспечить поступление к мозгу крови, насыщенной кислородом.
Массаж сердца. Вначале попытаться восстановить работу сердца несколькими сильными ударами кулаком с высоты 20 – 25 см по нижней трети грудины с частотой 2 удара в секунду. Если пульс на сонных артериях не восстановился, без промедления положить умирающего на твердое ложе по-прежнему лицом вверх (не тратить времени на создание комфортных условий!) и начинать непрямой массаж сердца (непрямым его называют потому, что массаж – периодическое сдавливание сердца – проводят не непосредственно касаясь его руками, а через ткани грудной клетки). Для этого надо расположиться сбоку от умирающего, лицом к нему, так, чтобы ваше туловище возвышалось над лежащим. Затем на нижнюю треть грудины умирающего положить основание ладони, расположенное около места прикрепления кисти к предплечью. На тыл этой кисти наложить другую ладонь. Согнув туловище, разогнутыми в локтях руками толчкообразно нажать на нижнюю треть грудины и тем самым сдавить грудную клетку пострадавшего. Затем, разогнув туловище, дать грудной клетке принять прежнюю форму. Эти действия чередовать так, чтобы в минуту их было по 60. В результате в течение минуты сердце будет 60 раз сжато между сближаемыми на 4 – 6 см передней и задней стенками грудной клетки. Указанное сжатие заменяет наблюдаемое в обычных условиях сокращение сердца с той же частотой.
При правильном массаже в области сонных артерий появляется отчетливый пульс, синхронный с вашими надавливаниями. Массаж продолжать даже при явных признаках сделанного вами перелома грудины, ребер.
Искусственное дыхание. После того как начали массаж сердца, можно приступать к искусственному дыханию «изо рта в нос» или при его невозможности (забиты носовые ходы) – «изо рта в рот». Прежде всего быстро освободить рукой полость рта с помощью бинта или иной ткани от инородных тел, песка, рвотных масс, зубных протезов. При утоплении до этой манипуляции пострадавшего положить животом на свое колено так, чтобы он оказался лицом вниз, и быстро 1 – 2 раза сдавить руками его грудную клетку, пытаясь выдавить из легких жидкость. После этого независимо от результатов начинать очищать рот пострадавшего.
Если человек подавился, удалить застрявшее инородное тело резким надавливанием на переднюю брюшную стенку. Это надавливание, смещая диафрагму в грудную полость и сдавливая таким образом легкие, способствует выталкиванию инородного тела резко возросшим давлением в трахее пострадавшего.
Затем максимально запрокинуть голову лежащего, но так, чтобы не сломать шейные позвонки. Надавливая мизинцами и безымянными пальцами на углы нижней челюсти, выдвинуть ее вперед. Указанные действия обеспечат проходимость дыхательных путей, поскольку мягкие ткани глотки не будут препятствовать движению воздушного потока. После этого большими и указательными пальцами сжать губы больного, сделать глубокий вдох и, плотно охватив губами нос лежащего, выдохнуть воздух в полость носа. При этом 0,5 – 1 л выдыхаемого вами воздуха должен поступить через ноздри больного в его легкие. Закончив выдох, отклонитесь от пострадавшего, сделайте новый вдох и повторите выдох в легкие больного. К этому моменту благодаря упругости грудной клетки они освобождаются от предыдущей порции воздуха. Частота вдыханий составляет 10 – 20 в минуту.
При дыхании «изо рта в рот» делать все то же самое, только зажимать не рот, а ноздри пострадавшего и вдувать воздух, обхватив губами его губы.
Признаки правильного искусственного дыхания – расширение грудной клетки во время вдувания в пострадавшего воздуха и спадение ее после прекращения вдувания.
Чтобы не было повреждений легких, не делать одновременно массаж и вдувание воздуха, а чередовать их так, чтобы 4 – 5 толчков чередовались с одним вдуванием воздуха в легкие.
Если реанимацию проводит один человек, указанное чередование делают из расчета 2 быстрых вдуваний воздуха на 10 – 12 более частых массирующих движений. В процессе реанимации освободить пострадавшего от стесняющей движение одежды.
Итоговый признак верно проводимой реанимации кроме указанных – порозовение цвета лица, сужение зрачков – их реакция на свет, мигательные движения в ответ на прикосновение к роговице, возникновение дыхательных и иных движений, самостоятельного сердцебиения, сознания.
После появления самостоятельных полноценных сердцебиений и дыхания необходимо непрерывное наблюдение за пострадавшим в течение 2 суток, ибо в продолжение этого времени у него может вновь наступить состояние клинической смерти.
Если у пострадавшего имеется сердцебиение с пульсацией сонной артерии, а дыхание отсутствует, делать лишь искусственное дыхание, не забывая контролировать при этом и дыхание и сердцебиение.
Реанимационные мероприятия можно прекращать, если в течение 10 – 20 минут при массаже сердца отсутствует пульсация на сонных артериях.
Реанимацию нужно прекращать, если у пострадавшего появились абсолютные признаки биологической смерти: трупные пятна – нерезко очерченные багрово-синюшные участки кожи на нижележащих (ближе к земле) частях тела; мышечное окоченение, при котором возникает сопротивление смещению нижней челюсти, конечностей пострадавшего.
Самая частая причина клинической смерти в условиях восхождений – травмы и их осложнения.
6. Травмы
Черепно-мозговая
Это одна из самых опасных травм, при которой каким-либо механическим воздействием (удар камней, воздушной волной при сходе лавины и т. д.) повреждается головной мозг и череп.
Признаки. Сразу после травмы пострадавший хотя бы на мгновение теряет сознание. Иногда он отмечает кратковременную оглушенность. В течение нескольких дней после травмы больной может не помнить события, происходившие в момент травмы, а также непосредственно до и после нее. Наблюдаются и другие признаки кислородного голодания головного мозга, которые соответствуют тяжести его поражения.
Повреждение тканей головы может проявляться в виде выделений из ушей, носа светлой или розовой жидкости, повреждений кожи и подлежащих тканей, иногда с выбуханием в рану части головного мозга.
Помощь. Удалить волосы вокруг раны. Обработать ее края раствором антисептика. Положить на рану стерильную салфетку. Если есть выбухание из раны, накрыть его мыльницей, кружкой (каркасом), который вначале нужно чисто вымыть, простерилизовать антисептиком. После этого наложить повязку.
Обеспечить максимально возможное охлаждение головы полиэтиленовыми мешочками со снегом или мелко наколотым льдом, часто сменяемыми салфетками, смоченными в холодной воде.
Транспортировать больного с черепно-мозговой травмой нужно в положении полусидя, с головой лежащей на мягком валике. Если больной без сознания, фиксировать голову, чтобы уберечь ее от боковых качаний. Контролировать сохранность дыхания, особенно после рвоты, могущей вызвать непроходимость дыхательных путей. При фиксации и транспортировке учитывать возможные судороги, двигательное возбуждение, агрессивное поведение, особенно ночью.
Питье должно быть необильным, еда – по желанию больного.
Позвоночно-спинномозговая
При этой травме повреждаются спинной мозг и позвоночник и есть опасность наступления клинической смерти. Наиболее частые условия возникновения травмы – удар или сдавливание позвоночника, чрезмерное одномоментное его искривление, прыжок с высоты.
Признаки. Больной может жаловаться на боли в спине, необычные ощущения в этой области (жжение, снижение чувствительности). Сила мышц конечностей при определенных движениях снижена с одной или обеих сторон (проверить при разнообразных движениях в каждом из симметричных суставов).
При ощупывании мышцы конечностей расслаблены. Чувствительность при касании или легком укалыва-нии кожи нарушена чаще в области стоп и кистей. Наблюдается задержка или недержание мочи.
Если указанные признаки выявить не удалось и отсутствует повреждение кости, видимое через дефект мягких тканей, искать признаки перелома позвоночника. Для этого проверить реакцию больного на осевую разгрузку и нагрузку позвоночника путем толчкообразно возрастающей интенсивности надавливания на голову и пятки пострадавшего и потягивания за них вдоль оси позвоночника. Прощупать и простучать остистые отростки и между ними. При этом отростки простукивать средним пальцем, а соседними (вторым и четвертым), лежащими рядом на поверхности спины, ощупать степень напряжения при ударе лежащих под пальцами мышц. Отметить место наибольшей напряженности – признак возможного перелома. Затем прощупать другие части позвоночника, расположенные на 1 – 1,5 и 2 – 3 см кнаружи в обе стороны от каждого из остистых отростков. Ограниченное ощущение болезненности при обследовании также служит признаком повреждения позвоночника.
Помощь. При наличии раны обработать ее края раствором антисептика и наложить стерильную повязку. На любом этапе транспортировки обеспечить неподвижность позвоночника и головы больного. Длительная транспортировка возможна лишь на щите с плотной ровной подстилкой, к которому больной привязан в положении на спине или на животе. При перекладывании, например, с земли на щит подвести под больного ладони так, чтобы отсутствовало провисание какого-либо отдела позвоночника при одновременном, по команде, подъеме его с земли. Контролировать дыхание больного, ибо оно может остановиться. Если имеется перелом шейного отдела позвоночника, при транспортировке обеспечить неподвижное положение головы относительно туловища (например, валиками в области шеи, головы).
Перелом таза
Эта травма – следствие падения, сдавления в области таза, очень резкого напряжения мышц, прикрепленных к его костям.
Признаки. Больной отмечает болезненность в месте перелома, усиливающуюся при его ощупывании и движении ног. Иногда он не может приподнять выпрямленную ногу, из-за меньшей болезненности принимает вынужденное положение с согнутыми ногами. Боль в месте перелома усиливается при сдавливании таза рану, например внутреннюю – стерильную часть упаковки перевязочного пакета, обеззараженный полиэтилен.
Если после этого (судя по состоянию больного) пневмоторакс прогрессирует или появились признаки подкожной эмфиземы, следует на время снять герметическую повязку. Если в этот момент из раны под слабеющим напором вышел воздух, а состояние больного улучшилось, то на рану наложить малослойную стерильную повязку, не препятствующую прохождению через нее воздуха.
Транспортировать больного в положении, удобном для него (сидя, лежа). Учтите также особенности оказания помощи при шоке, кровотечении, дыхательной недостаточности,
7. Переломы костей конечностей
Признаки. Общие признаки таких переломов – ненормальное искривление или укорочение конечности, болезненность в месте перелома, которая усиливается при стремлении пользоваться поврежденной конечностью, при надавливании на это место во время ощупывания, в момент осевых нагрузок (при поколачивании или потягивании за торцовую часть кости вдоль ее оси), при попытке вызвать взаимное смещение соседних с местом перелома участков костей. Можно обнаружить также неровность костной поверхности, прощупывая и сравнивая пораженный участок кости и симметричный ему на другой конечности.
Помощь. Провести противошоковые мероприятия. Для предотвращения развития шока перед транспортировкой сделать тщательную фиксацию отломков кости относительно друг друга во избежание их взаимного смещения. Использовать подручные средства: ледорубы, стойки, крючья. В крайнем случае сломанную руку прибинтовать к туловищу, а ногу к другой ноге.
Эффективность фиксации возрастает, если: обеспечить неподвижность в двух соседних с переломом суставах; создать полную жесткость конструкции, фиксирующей конечность, и ликвидировать малейшее смещение поврежденной конечности относительно фиксирующей системы; элементы фиксирующей системы не будут вызывать неприятных ощущений сдавливания.
Если конечность согнута в месте перелома, попытаться выпрямить ее, чтобы стало возможным провести фиксацию поврежденной конечности, но не более.
При переломе ключицы, если больной будет идти сам, его руку зафиксировать косынкой, перекинутой через шею. Регулируя сгибание руки в локтевом суставе и длину косынки, добиться наилучшего сопоставления отломков. Если больного транспортируют на носилках, положить его спиной на узкий валик так, чтобы плечи свисали и тем самым сблизили отломки ключицы.
Если кость порвала кожные покровы (открытый перелом), обработать кожу вокруг выступающей кости раствором антисептика, убрать прилипшие инородные тела и наложить стерильную повязку, не вправляя кость.
Помня, что переломы сопровождаются обильным внутренним кровотечением, используйте также приемы помощи, изложенные в разделах «Шок» и «Повреждение кровеносных сосудов (кровотечение)».
Вывихи
При вывихах наблюдается ненормальное положение суставных поверхностей относительно друг друга, вызванное чаще всего вынужденным чрезмерным по размаху движением в суставе.
Признаки. Больной жалуется на невозможность обычных движений из-за болей в поврежденном суставе. При осмотре и ощупывании заметны изменения формы сустава относительно симметричного ему, изменение длины и пружинообразная фиксированность, вынужденное положение пораженной конечности.
Помощь. Наложить повязку, поддерживающую и фиксирующую поврежденную конечность в положении минимальной болезненности. При удержании конечности в отведенном положении использовать валики.
8. Повреждение кровеносных сосудов (кровотечение)
Кровотечение чаще возникает от механического повреждения кровеносных сосудов, при котором кровь сразу попадает на поверхность тела пострадавшего (наружное кровотечение) или изливается внутри его (внутреннее кровотечение).
Признаки. При наружном кровотечении из артерии алая кровь изливается струей, часто пульсирующей в такт сердцебиению. При венозном и капиллярном кровотечении кровь темнее, чаще течет равномерно.
Внутреннее кровотечение в просвет полых органов можно определить спустя некоторое время по выделению крови из естественных отверстий тела. При этом вид крови может измениться при кровотечении из кишечника – в рвотных массах она имеет вид кофейной гущи, калу она придает темный (дегтеобразный) цвет.
Если при внутреннем кровотечении кровь остается в замкнутых полостях, в том числе и в области перелома, определить кровотечение можно лишь по изменению общего состояния больного. Он возбужден, жалуется на головокружение, слабость, потемнение в глазах, тошноту, сонливость, сильную жажду, сухость во рту. У него бледно-серая влажная кожа, осунувшееся лицо, учащающийся со временем, все труднее прощупываемый пульс, учащенное дыхание, может наступить обморок. Температура тела снижена.
Помощь. Самое главное действие – как можно быстрее остановить кровотечение. Для этого, если наружное кровотечение артериальное, попытаться пережать место повреждения, сдавив пальцами здоровую кожу краев раны, либо пережать пальцами артерию в месте ее прощупывания между зоной повреждения и сердцем (рис. 263).
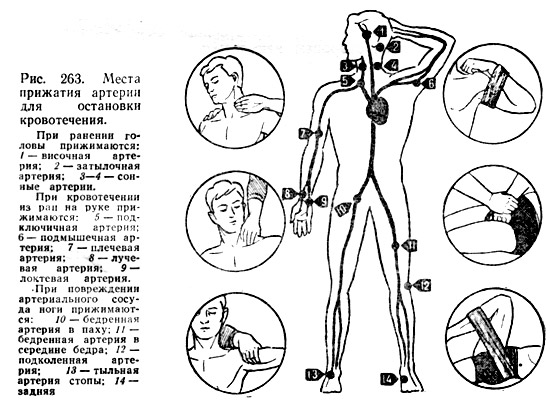
При артериальном кровотечении в области ключицы встать сзади больного, потянуть за локтевой сгиб кровоточащей руки так, чтобы максимально отвести ее назад и за спину больного.
Любое кровотечение из конечности легче остановить, если поднять раненую руку или, положив больного, поднять раненую ногу.
Артериальное кровотечение в области предплечья и кисти, голени и стопы можно остановить, максимально согнув в локтевом или соответственно в коленном суставе поврежденной конечности.
В области паха артериальное кровотечение останавливать, максимально согнув ногу пораженной стороны и сильно прижав колено к туловищу.
Если кровотечение сильное, то лишь после этих действий отнесите больного в безопасное место.
После обработки краев раны раствором антисептика наложить на рану стерильную повязку. Сделать ее надо настолько тугой, чтобы кровотечение не возобновилось и после прекращения сдавления артерии. Возможно, для этого потребуются плотные валики, придавливающие место повреждения сосуда через повязку с помощью дополнительного бинтования, если в этом месте нет перелома. Возможно также, что место кровотечения придется прижать через повязку пальцами на всем протяжении транспортировки.
Жгут накладывать лишь в случае безуспешности или утомления при проведении вышеизложенных приемов остановки кровотечения. Предпочтительнее использовать резиновый бинт и в крайнем случае мягкую ткань с широкой площадью прижима давления на кожу (шарф, полотенце), затягивая кольца, проходящие вокруг конечности, с помощью закрутки.
Жгут накладывать выше раны и ближе к ней, но не в средней трети плеча и не в нижних частях предплечья и голени. Под жгут подложить мягкую пластинку (ткань, поролон). Затем сделать 2 витка натянутым резиновым бинтом. Если при неприжатом сосуде возобновляется кровотечение из раны, следующие витки сделать более тугими до тех пор, пока кровотечение не прекратится. Зафиксировать жгут.
Накладывая жгут на шею при ранении ее, лица, головы, защищать твердым каркасом (в простейшем случае – поднятой вверх рукой здоровой стороны) неповрежденную переднебоковую часть шеи и только после этого накладывать жгут вокруг шеи и каркаса так, чтобы он пережимал лишь сосуд, питающий кровотечение.
После наложения жгута и необходимого бинтования раневой конечности фиксировать ее, как при переломе, укрыть от холода и прямых лучей солнца и на видном месте прикрепить записку с указанием времени наложения жгута. Если жгут лежит 2 часа, передавить артерию выше него. Затем расслабить на несколько минут жгут и наложить вновь на кожу, не бывшую под жгутом. Зимой жгут расслаблять каждые полчаса.
При ранении вен области шеи наложить на рану прежде всего стерильную воздухонепроницаемую пленку, чтобы избежать засасывания воздуха в вену, и лишь затем – повязку.
Если конечность кровоточит, то при оказании помощи поднять ее как можно выше, чтобы уменьшить приток крови к поврежденным сосудам.
После обработки ран наложить давящую повязку.
При внутреннем кровотечении транспортировать больного с низко опущенной головой. Охлаждать область предполагаемого кровотечения. Если это пищеварительный тракт, дыхательные пути, пусть больной периодически глотает кусочки льда, ест охлажденную пищу, избегает любого физического напряжения, а при легочном кровотечении – даже разговора, кашля.
Каждые полчаса давать больному растворенную в минимальном количестве воды столовую ложку поваренной соли. Отменить заварку чая. При угрожающем состоянии больного от кровопотери выдавить в центральные сосуды кровь из его конечностей тугим их бинтованием, начиная от пальцев.
9. Повреждение мягких тканей живота (острый живот)
Острый живот – комплекс признаков травматического повреждения (в том числе прокол клювом ледоруба при падении в снежной лавине) или хирургического заболевания органов брюшной полости.
Признаки. Больной ощущает боль в животе, которая при значительной интенсивности может вызвать тошноту, рвоту, вынужденное положение (сидя или лежа). Часто, наоборот, больной мечется со страдальческим выражением лица, стоном и криками и может впасть в шоковое состояние. Иногда наблюдаются икота, запор, неотхождение газов кишечника.
Живот больного втянут или вздут, не участвует в дыхательных движениях. Язык при ухудшении состояния больного сухой, с налетами. Температура может быть повышена, например при аппендиците.
При осторожном ощупывании живота ощущается напряжение брюшной стенки, а больной сообщает о болезненности в месте прикосновения. Осторожное надавливание рукой в том или ином отделе живота вызовет усиление болезненности, но резкое снятие руки сделает боль гораздо интенсивнее (при аппендиците справа в нижней половине живота).
Помощь. Организовать быструю транспортировку больного в удобном для него положении для возможности хирургического лечения. На живот либо на его отдел, вызывающий наибольшую болезненность, положить полиэтиленовый пакет с мелко наколотым льдом или холодной водой, сменяемой по мере нагревания. Не давать больному пить и есть. При мучительных рвоте и икоте предложить больному изредка глотать кусочки льда. Если у больного имеются сильные боли и признаки кровотечения, дополнить действиями по оказанию помощи при кровотечении (см. раздел «Повреждение кровеносных сосудов»), не отменяя изложенные в этом разделе.
Если в отверстие брюшной стенки вышло содержимое брюшной полости, не делать попыток к вправлению, а сняв прилипшие крупные инородные тела, прикрыть выпавшие органы салфеткой, смочив эту салфетку (можно родниковой прокипяченной водой), и забинтовать.
10. Отморожения
Местное повреждение тканей при низкой температуре встречается преимущественно на руках. При незначительном повреждении – обморожении – снижается чувствительность ткани с одновременным ее побелением. При отморожении III степени, когда поражаются ткани, лежащие под кожей, кожа сухая, совершенно нечувствительна к болевым воздействиям.
Помощь. При обморожении погрузить пораженный участок тела в холодную воду, температуру которой повышать в течение получаса до 36°. В воде предварительно растворить марганцовокислый калий, окрасив ее в розовый цвет. После появления кожной чувствительности смазать пораженный участок раствором антисептика и забинтовать, затем отправить пострадавшего в больницу. В менее благоприятных условиях чувствительность кожи восстанавливать, нежно растирая ее чистыми руками в укрытом от ветра и мороза месте, также обработав ее после восстановления чувствительности и оберегая от повторного обморожения.
При отморожении III степени отмороженную конечность тщательно защитить от механических повреждений, помещая в условия термоизоляции, чтобы замерзшие ткани оттаяли не внешним теплом, а идущим вместе с кровью больного. Эта кровь постепенно поступает через оттаивающие изнутри кровеносные сосуды, а с кровью поступает кислород, необходимый для жизни оттаивающих клеток. Замерзшую конечность тщательно завернуть в пуховую куртку и держать в ней, пока ткани оттают. После оттаивания тканей проделать вышеописанные при обморожении процедуры.
Оказание помощи и транспортировка пострадавшего
Отечественная спасательно-профилактическая служба в горах строится в основном на участии в ней добровольцев, активистов общественных спасательных отрядов. Профессиональная часть работников КСП незначительна по числу и представляет собой в основном руководящий состав.
Несмотря на достаточно стройную систему мер безопасности, направленную на воспитание безаварийного поведения человека в горах, в отдельных случаях в силу объективных причин или из-за нарушения этих мер альпинистами в горах может возникнуть ситуация «чрезвычайного происшествия». И как следствие появляются пострадавшие, которым необходима не только первая помощь, но и эвакуация из высокогорной зоны к пунктам госпитализации.
Исходя из традиций советского альпинизма и руководствуясь гуманными чувствами долга по оказанию помощи попавшим в бедственное положение, школа нашего альпинизма предусматривает обязательное широкое обучение спортсменов-альпинистов навыкам оказания помощи и транспортировки пострадавших.
Существующая учебная программа предусматривает преимущественное обучение альпинистов приемам транспортировки при помощи подручных средств, предполагая, что спасательные работы с применением специальных технических средств осуществляются альпинистами-спасателями, имеющими жетон «Спасательный отряд». Обучение приемам работы с тросовым снаряжением, вопросы тактики сложных спасательных работ предусматриваются программой специализированных сборов на жетон «Спасательный отряд» и выведены за рамки учебных программ.
Предусматривая обучение оказанию помощи пострадавшим на всех уровнях подготовки, программа рекомендует устанавливать тесную взаимосвязь в изучении приемов оказания доврачебной медпомощи с выбором средств транспортировки подручными способами, принимая во внимание характер и сложность травм или заболеваний. Этот акцент сделан неспроста, в практике таких работ пока еще допускаются ошибки, приводящие к тяжелым последствиям. Например: начав однажды транспортировку пострадавшего, забыли предохранить его от переохлаждения. И как следствие – летальный исход уже в городской больнице не от полученных травм головы, а от... воспаления легких.
Именно на таких моментах следует заострять внимание при обучении правилам транспортировки. Каждый альпинист, не зависимо от спортивной квалификации, должен знать, что поспешность в принятии решения может иметь необратимые последствия. Во всех сомнительных случаях окончательное решение должно быть принято после консультации с врачом.
Кроме того, существует определенный порядок действий членов группы, попавшей в аварийную ситуацию.
В практике горовосхождений бывают ситуации, когда, несмотря на техническую и физическую подготовку, на все, казалось бы, учитывающий тактический план, на правильное исполнение технических приемов и организацию страховки, альпинист в чем-то ошибся, и в группе появился пострадавший или больной.
Что же делать? Предположим, время штатной радиосвязи еще не наступило и сразу вызвать спасательный отряд не представляется возможным. Но пострадавшему (он завис после срыва на страховочной веревке) надо прямо сейчас оказать помощь. Первейшее правило в такой ситуации: в группе должен определиться лидер, готовый принимать решения в сложной обстановке ЧП и руководить действиями группы. И с этого момента все в группе следует делать быстро, а главное – очень надежно! К тому же, чем бы каждый участник ни занимался, он должен следить за делами товарищей и помогать им в случае необходимости.
Делать же надо следующее:
1. Наладить систему обеспечения безопасности. Для всех организовать надежную страховку. Усилить и сблокировать звенья страховочной цепи, используемые теперь для страховки сразу нескольких человек, снять нагрузку с крючьев, выдержавших рывок при срыве.
2. Переместить пострадавшего в безопасное место. Если альпинист завис на веревке, то срочно освободить его, доставить в удобное место и при необходимости оказать первую медицинскую помощь. Для перемещения возможно придется наладить систему спуска, подъема, маятниковую или траверс. Наряду с этим, если нужно, эвакуировать пострадавшего и всю группу из опасной зоны (камнепад, лавина). Например, на снежно-ледовом рельефе безопасное место будет там, где меньше возможность переохлаждения. Переохлаждение из-за шока или потерь крови вообще опасно на любом рельефе, но на снегу или на льду – особенно. Если ЧП произошло на больших высотах, быстрый спуск пострадавшего уменьшит опасность кислородного голодания и связанных с ним переохлаждения, ухудшения состояния, скоротечности легочных заболеваний.
3. Оказать пострадавшему первую помощь. Если в группе есть врач, проблема решается автоматически. В противном случае надо, активно и правильно используя средства походной аптечки, остановить кровотечение, провести реанимационный и противошоковый комплекс, обеспечить фиксацию переломов, обеспечить пострадавшего теплом и покоем. При этом следует помнить, что медпомощь должна быть оказана максимально быстро. В отдельных случаях ее придется оказывать до переноса пострадавшего в удобное место, возможно даже в положении виса на страховочной веревке.
Особо следует сказать об инъекциях. Их, как известно, имеют право делать лица со специальной медицинской подготовкой. В условиях оказания помощи во время восхождения инъекции предпочтительнее таблеточного материала и особенно эффективны при противошоковых и реанимационных мероприятиях. Для экстренной помощи следует использовать все возможное, в том числе шприц и ампулы, но при этом, чтобы не повредить больному, надо точно знать действие применяемых медикаментов, как основное, так и побочное. Уколы выполняются только внутримышечно, в мягкие ткани, на большее неспециалист не имеет права. После установления радиосвязи по консультации с врачом, который, естественно, возьмет на себя ответственность, производить инъекции по его указанию.
При оказании помощи не следует пренебрегать приемами точечного массажа, выполняемыми с помощью достаточно острого предмета (спички) методом тонизации. Массаж выбранных точек нужно производить достаточно решительно, вплоть до болезненных ощущений. Использовать при этом так называемые точки скорой помощи (1, 2, 3) и точки, стимулирующие работу системы кровообращения (4 и 5). В первую очередь раздражать точки 1, 2 и 3, а если эффект окажется недостаточным, добавить точки 4 и 5 (рис. 264).
4. Установить связь со спасательным отрядом. Это следующая по порядку проблема, которую группе надо решить. Сообщение должно быть предельно конкретным, четким и понятным: кто пострадал, что произошло, где и когда. При возможности вертолетной помощи добавить и сведения о погоде.
Рис.264
Ситуация может сложиться так, что до штатной радиосвязи еще далеко или рация вышла из строя, а погода не позволяет дать визуальный сигнал. Что делать в подобных условиях, однозначного решения нет. Можно направить посыльных (двойку) из числа участников группы, начать транспортировку силами группы, организовать бивак и ждать подхода спасательного отряда. Все зависит от состояния пострадавшего, состава и состояния группы, высоты над уровнем моря, опасности и сложности рельефа, наличия снаряжения.
Основной критерий выбора решения – максимально быстрая транспортировка пострадавшего к месту оказания ему квалифицированной медицинской помощи.
В ряду принимаемых решений нельзя забывать о том, как облегчить спасательному отряду поиск группы. Можно оставлять записки в турах, не забывая указать в них направление движения группы. Для «наведения» спасателей хорошо служит общепринятая система подачи сигналов бедствия.
По согласованию со спасательной службой до выхода на восхождение могут быть согласованы и другие сигналы (например, любая, не только красная, одиночная сигнальная ракета может означать сигнал бедствия). Могут быть установлены время для таких сигналов и способ наблюдения за ними.
На наш взгляд, определенный интерес представляет опыт спасательных служб Западных Альп, где все большее применение находят визуальные сигналы бедствия – красные квадратные полотнища со стороной в 1 м с нанесенным на них белым кольцом толщиной 15 см и внутренним диаметром 60 см. Кроме полотнища это может быть изнаночная сторона палатки, гамака, плаща. Нелишне напомнить о принятом у нас правиле: дважды пропущенный сеанс радиосвязи – это сигнал для предупредительного выхода спасательного отряда.
5. Организовать бивак, если в нем есть необходимость (отсидка в ожидании спасателей) или если во время транспортировки застигнет ночь. В любом случае для организации бивака необходим резерв светлого времени. В первую очередь надо обеспечить надежную самостраховку пострадавшему и всем участникам группы, надежно закрепить снаряжение группы и только после этого заниматься «бытом».
Но чем бы группа ни занималась, первоочередная забота – контроль за состоянием пострадавшего! Ночное дежурство – обязательно!
В случае отсидки сразу же установить контроль за расходованием продуктов питания и бензина, обеспечив их максимальную экономию.
Принимая решение об отсидке, нужно твердо знать, что она целесообразна, что к группе идет спасательный отряд. В противном случае нужно своими силами хоть самым медленным темпом, но спускать пострадавшего. Ожидая спасотряд, следует в меру возможностей подготовить путь для него: навесить перила, промаркировать или протоптать следы, набить крючья, подготовить места для бивака, если это необходимо, организовать систему для спуска пострадавшего.
6. Транспортировка пострадавшего своими силами. Решение о ней принимают в прямой зависимости от состояния пострадавшего (основа принятия решения), состояния и работоспособности группы, наличия снаряжения, предполагаемого времени подхода спасательного отряда, сложности и опасности предстоящего спуска. Прежде всего группа должна иметь представление об объеме ожидающих ее работ.

